A infertilidade afeta 15% dos casais no mundo. Em 40% desses casos, a causa é o homem. É crucial fazer um exame de fertilidade masculina se não consegue engravidar.
O varicocele é uma das principais causas de infertilidade tratável. Até 40% dos homens com problemas reprodutivos têm varicocele.
Este guia vai te explicar o que é varicocele e como ela afeta a fertilidade masculina. Vamos falar sobre exames importantes, como o espermatograma e o ultrassom de bolsa escrotal com Doppler. Também vamos falar sobre exames hormonais e de DNA que ajudam no diagnóstico.
Vamos mostrar as opções de tratamento, como a varicocelectomia microcirúrgica e a embolização percutânea. Vamos falar também sobre mudanças de estilo de vida, suplementos e reprodução assistida. Se você pergunta “infertilidade masculina tem cura”, vamos mostrar caminhos reais e dados para ajudar.
Principais conclusões
- Varicocele é uma causa tratável comum de infertilidade masculina e deve ser investigada.
- O exame de fertilidade masculina inicia pelo espermatograma; o ultrassom com Doppler complementa o diagnóstico.
- Tratamentos como varicocelectomia microcirúrgica e embolização podem melhorar fertilidade masculina.
- Exames hormonais e de fragmentação de DNA ajudam a personalizar a conduta terapêutica.
- Mudanças no estilo de vida e suplementos podem complementar o tratamento antes de recorrer à reprodução assistida.
O que é varicocele e por que ela afeta a fertilidade
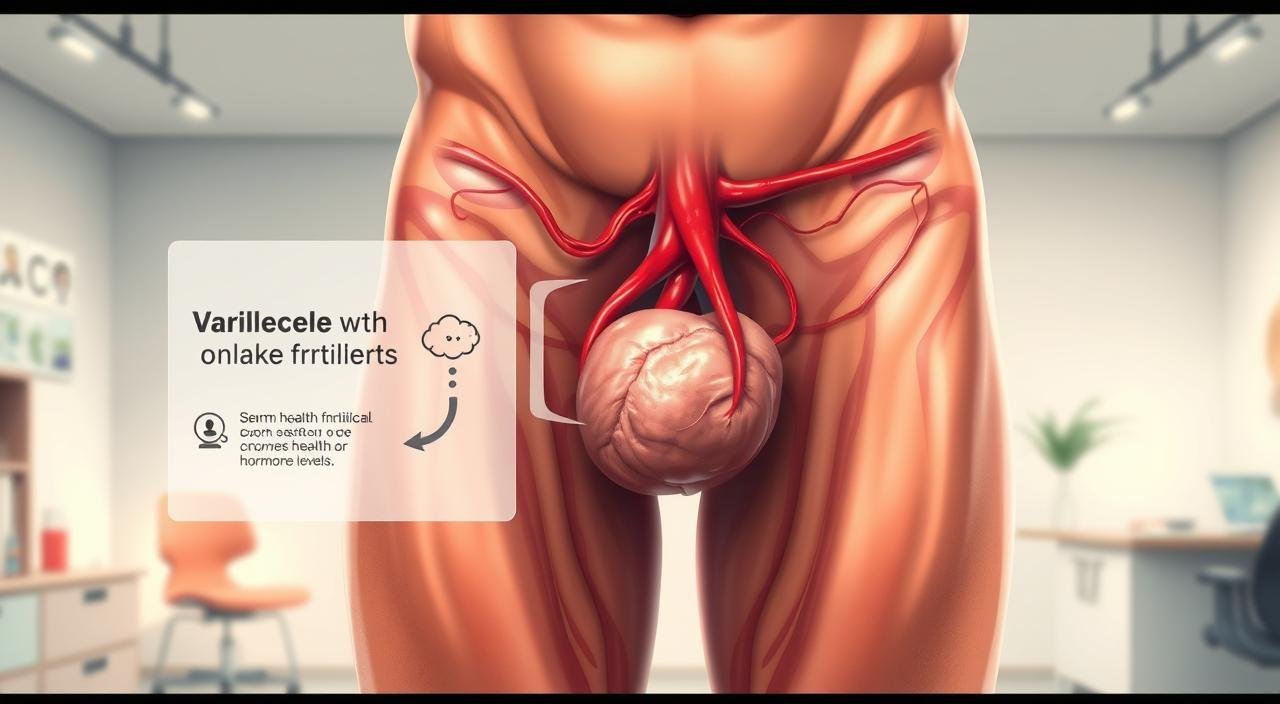
A varicocele é quando as veias do plexo pampiniforme ficam grandes. Esse plexo ajuda a drenar o sangue dos testículos. A causa é a falta de válvulas, que faz o sangue voltar e ficar parado na bolsa escrotal.
Definição da varicocele e anatomia do plexo pampiniforme
Na clínica, a varicocele é quando se sente veias grandes no escroto. Isso pode ser sentido ou visto em exames. O plexo pampiniforme está ligado ao cordão espermático. Ele ajuda a manter a temperatura dos testículos.
Como a dilatação venosa altera a temperatura e a pressão testicular
Quando o plexo pampiniforme fica entupido, o sangue acumula. Isso faz a temperatura aumentar. A produção de espermatozoides precisa de uma temperatura um pouco mais baixa.
A pressão alta também pode pressionar o cordão espermático. Isso afeta a circulação e pode causar falta de oxigênio. Por isso, a varicocele é um grande problema para a fertilidade masculina. É importante fazer exames para detectar isso.
Definição e Anatomia: A varicocele ocorre pela dilatação das veias do plexo pampiniforme, conforme detalhado pela Sociedade Brasileira de Urologia (SBU).
Incidência: prevalência na população geral e entre homens inférteis
Estudos mostram que cerca de 15% dos homens têm varicocele. Entre aqueles que têm dificuldade para engravidar, o número pode chegar a 40%.
A varicocele é responsável por 30% dos casos de infertilidade primária. Em casos de infertilidade secundária, o número pode chegar a 80%. Isso mostra a importância de verificar a causa da infertilidade mesmo sem sintomas.
É essencial fazer exames para detectar a varicocele cedo. Isso ajuda a monitorar a saúde dos testículos e a discutir tratamentos antes que os problemas se agravem.
Como a varicocele causa infertilidade masculina
A varicocele pode causar infertilidade masculina de várias maneiras. É importante entender como ela afeta a produção de espermatozoides e a qualidade do sêmen.

Efeitos sobre a espermatogênese: baixo volume e qualidade do sêmen
A varicocele pode elevar a temperatura e causar isquemia no testículo. Isso afeta a produção de espermatozoides, resultando em menos volume e contagem baixa do sêmen.
A motilidade dos espermatozoides também diminui, levando a astenozoospermia. Além disso, o número de espermatozoides anormais aumenta, causando teratozoospermia. Em casos graves, isso pode levar à falta de espermatozoides no sêmen.
Estresse oxidativo, fragmentação do DNA espermático e disfunção mitocondrial
A varicocele pode causar estresse oxidativo no testículo. Esse estresse prejudica as membranas e as mitocôndrias dos espermatozoides, afetando sua energia.
Isso resulta na fragmentação do DNA espermático, que diminui as chances de fertilização. Por isso, é comum fazer testes de fertilidade para avaliar essa fragmentação.
Dano Molecular: O aumento da temperatura testicular eleva a fragmentação do DNA espermático, um marcador de infertilidade validado em estudos no PubMed.
Relação entre graus de varicocele e alterações seminais (oligo, asteno, teratozoospermia, azoospermia)
Varicoceles de grau 2 e 3 estão mais relacionados a alterações no sêmen. Esses casos geralmente apresentam piora na qualidade do esperma e necessitam de mais investigações.
Varicoceles subclínicas também podem causar danos, mas o impacto varia. Combinar análise de esperma com teste de DNA espermático ajuda a entender melhor a infertilidade.
| Aspecto | Mecanismo | Alteração seminal associada |
|---|---|---|
| Elevação térmica | Desorganiza microambiente testicular | Redução do volume, oligozoospermia |
| Isquemia relativa | Menor aporte de oxigênio e nutrientes | Queda de motilidade (astenozoospermia) |
| Estresse oxidativo | Produção de espécies reativas de oxigênio | Aumento da fragmentação de DNA espermático |
| Disfunção mitocondrial | Perda de potencial energético do espermatozoide | Baixa motilidade e falha funcional |
| Grau clínico (2–3) | Maior refluxo e dilatação venosa | Alterações seminais mais pronunciadas |
Sinais e sintomas que sugerem varicocele
A varicocele pode ser escondida por anos. Muitos homens não sentem dor, mas há sinais importantes. Esses sinais são cruciais se você está tentando ter filhos.
Identificar os sintomas varicocele ajuda a buscar ajuda cedo. Isso evita que pequenas mudanças se tornem problemas maiores de infertilidade.

Sintomas comuns: dor, sensação de peso e atrofia testicular
Os sintomas são geralmente vagos. Você pode sentir dor leve a moderada, que piora ao longo do dia. A sensação de peso e desconforto ao ficar em pé também são comuns.
A atrofia testicular, ou redução do volume do testículo, é um sinal importante. Essa perda de tamanho pode acontecer silenciosamente e afetar a produção de espermatozoides.
Quando a varicocele é visível e características clínicas por grau
A varicocele é classificada em graus. No grau 1, é sutil e detectada apenas pela palpação durante manobra.
No grau 2, as veias ficam palpáveis em pé sem necessidade de manobra. No grau 3, a malformação é visível a olho nu e a bolsa escrotal parece um “saco de vermes”.
O lado esquerdo é mais afetado na maior parte dos casos. Isso se deve às diferenças anatômicas venosas. Essa assimetria é um dado clínico útil durante a avaliação.
Importância da avaliação mesmo em casos assintomáticos
Mesmo sem queixas, é prudente investigar em casos de tentativa de gravidez frustrada. O exame de fertilidade masculina, com espermatograma e ultrassom com Doppler, detecta alterações que não são percebidas no dia a dia.
Procurar um especialista em fertilidade masculina é essencial. Isso garante que as possíveis causas de infertilidade masculina e feminina sejam consideradas em conjunto. A avaliação precoce amplia as opções terapêuticas e preserva chances reprodutivas.
Suplementação Adjuvante: O uso de antioxidantes pode auxiliar na recuperação, seguindo as normas de suplementos alimentares da Anvisa.
Exames essenciais para diagnosticar varicocele e avaliar fertilidade
Para entender varicocele e sua influência na fertilidade, é crucial combinar testes clínicos e laboratoriais. Inicie com uma avaliação que explique a função dos espermatozoides. Isso ajuda a identificar danos estruturais ou hormonais.

Espermatograma e interpretação dos principais parâmetros
O espermatograma é o primeiro passo. Ele analisa o volume, concentração, motilidade e a forma dos espermatozoides.
Se o espermatograma mostrar poucos espermatozoides, movimento lento ou forma anormal, pode indicar varicocele. Muitas células redondas podem sinalizar inflamação ou infecção.
Ultrassom de bolsa escrotal com Doppler como padrão-ouro complementar
O ultrassom com Doppler ajuda quando o diagnóstico não é claro. Ele mede o tamanho das veias e verifica se há refluxo durante a manobra de Valsalva.
Esse exame é essencial para detectar varicocele subclínico. Também ajuda a entender a gravidade das alterações para decidir o tratamento.
Exames complementares: hormônios, fragmentação de DNA espermático e outros exames de infertilidade masculina
Os exames de infertilidade masculina incluem análise de FSH, LH e testosterona. Eles verificam o funcionamento dos testículos. Isso ajuda a saber se o problema está nos testículos ou no centro do corpo.
O teste de fragmentação de DNA é usado quando se suspeita de danos moleculares. Ele mostra danos que o espermatograma não detecta.
Em casos de falta de espermatozoides, é importante fazer exames de imagem. Também é necessário testar o cariótipo e buscar microdeleções do cromossomo Y, se necessário.
| Exame | O que avalia | Quando solicitar | Impacto na conduta |
|---|---|---|---|
| Espermatograma | Volume, concentração, motilidade, morfologia, células redondas | Inicial em todo exame de fertilidade masculina | Define necessidade de investigação de varicocele e tratamento |
| Ultrassom com Doppler | Calibre venoso, refluxo, anatomia escrotal | Exame físico inconclusivo ou suspeita subclínica | Confirma varicocele e orienta grau e plano terapêutico |
| Dosagens hormonais (FSH, LH, Testo) | Função testicular e eixo hipotálamo-hipófise | Resultados alterados no espermatograma ou suspeita clínica | Diferencia etiologias e guia terapias-endócrinas |
| Fragmentação de DNA | Integridade molecular do espermatozoide | Falhas reprodutivas recorrentes ou espermatograma incongruente | Indica necessidade de tratamento ou Reprodução Assistida |
| Cariótipo e microdeleções Y | Anomalias genéticas que causam azoospermia/oligo | Azoospermia não-obstrutiva ou alterações severas | Esclarece prognóstico e orienta opções reprodutivas |
Integrando dados do espermatograma, ultrassom com Doppler e exames hormonais ou de fragmentação de DNA, é possível criar um plano personalizado. Discuta os resultados com um especialista em fertilidade masculina. Assim, você pode decidir entre monitoramento, cirurgia ou técnicas de reprodução assistida.
infertilidade masculina como tratar

Para começar, é essencial fazer uma avaliação completa. Exames como espermatograma e ultrassom ajudam a identificar problemas. Eles mostram se há alterações e orientam o que fazer em seguida.
Testes de fertilidade masculina são cruciais para entender a gravidade da situação. Eles ajudam a decidir se é necessário apenas monitoramento ou se é preciso tomar medidas mais drásticas.
Homens com varicocele grave, dor no escroto, testículos pequenos ou problemas no espermograma podem precisar de cirurgia. Por outro lado, se o varicocele é leve e o espermograma está bom, pode ser melhor esperar e ver como as coisas vão.
Critérios para indicar tratamento cirúrgico versus acompanhamento
Você pode precisar de cirurgia se a infertilidade é um problema, se o varicocele é grave e você quer ter um filho naturalmente. Se o tempo está curto ou se os resultados do espermograma são muito ruins, a cirurgia pode ser mais rápida. Mas, se o espermograma está quase normal, pode ser melhor esperar um pouco mais.
Objetivos do tratamento: melhora do espermograma e chance de gravidez natural
O objetivo principal é melhorar o ambiente dos testículos. Isso ajuda a reduzir o estresse e a melhorar a qualidade dos espermatozoides. Assim, aumenta-se a chance de ter um filho naturalmente, sem precisar de ajuda de técnicas avançadas.
Papel do especialista em fertilidade masculina na escolha da estratégia terapêutica
Um especialista em fertilidade masculina, geralmente um urologista, vai analisar os resultados dos exames. Ele pode sugerir várias opções, como cirurgia, embolização ou tratamento por laparoscopia. O especialista também vai dar conselhos sobre vitaminas, suplementos e mudanças no estilo de vida. E decidirá quando é hora de tentar técnicas mais avançadas, como FIV ou ICSI.
Decidir sobre o tratamento é uma decisão que envolve você, seu parceiro e o médico. Vai depender da idade do casal, quanto tempo vocês estão tentando ter um filho, a gravidade dos problemas e se vocês querem ter um filho naturalmente. Com um plano de ação bem pensado, muitas vezes é possível superar a infertilidade masculina.
| Critério | Indicação | Objetivo |
|---|---|---|
| Varicocele grau 2–3 | Tratamento cirúrgico (microcirurgia ou embolização) | Restaurar fluxo venoso e reduzir temperatura testicular |
| Alterações no espermograma | Avaliação por especialista; considerar cirurgia se alterado | Melhorar contagem, motilidade e morfologia |
| Dor escrotal ou atrofia | Correção indicada | Alívio sintomático e preservação testicular |
| Varicocele subclínica e espermograma normal | Vigilância com testes de fertilidade masculina periódicos | Acompanhar evolução sem intervenção imediata |
| Idade do casal e tempo de infertilidade | Decisão compartilhada, possível encaminhamento para reprodução assistida | Aumentar chance de gestação com estratégia mais rápida se necessário |
Opções de tratamento para varicocele
Você tem várias opções para tratar varicocele. A escolha depende de vários fatores, como sua idade e desejo de ter filhos. Também conta a experiência do médico. Veja as técnicas mais usadas e o que você pode esperar.
Varicocelectomia microcirúrgica
Essa cirurgia usa um microscópio para ver as veias e cuidar das artérias e linfas. Ela diminui o risco de complicações. Você pode voltar a fazer atividades leves em 10 a 15 dias. Em geral, a qualidade do esperma melhora em alguns meses.
Embolização percutânea
Essa técnica é feita por um especialista usando um cateter. Ele fecha as veias com coils ou esclerosantes. É uma opção menos invasiva, permitindo que você volte rápido às atividades. Mas, em alguns casos, a veia pode se fechar novamente.
Abordagens laparoscópicas
Para alguns casos, como varicoceles em ambos os testículos, a cirurgia laparoscópica é uma opção. A estadia no hospital é curta. Você deve evitar esforços fortes nas primeiras semanas. O médico vai monitorar seu espermatograma e dor.
Considere a experiência do seu médico ao escolher o tratamento. Fatores como custo e preferências pessoais também são importantes. O objetivo é melhorar sua fertilidade e chance de ter filhos.
| Critério | Varicocelectomia microcirúrgica | Embolização percutânea | Laparoscopia |
|---|---|---|---|
| Técnica | Microscópio, ligadura seletiva de veias | Cateterismo, coils ou esclerosantes | Abordagem por vídeo, clipagem/ligadura |
| Recuperação | 10–15 dias, retorno a atividades leves | Rápido, dias até retorno funcional | Semanas, variável conforme caso |
| Taxa de sucesso | Alta, menores recorrências | Alta, depende do caso e material | Boa, indicada em situações específicas |
| Complicações | Baixa linfedema, infecção mínima | Risco de recanalização, reação ao material | Risco cirúrgico abdominal e dor |
| Indicação | Preferida por muitos urologistas para infertilidade masculina como tratar | Quando busca-se opção minimamente invasiva | Casos bilaterais ou com cirurgia concomitante |
Tratamentos complementares e mudanças de estilo de vida
Tratar uma varicocele envolve mais do que apenas a cirurgia. Mudanças no dia a dia também são importantes. Elas podem diminuir o estresse oxidativo e melhorar a qualidade dos espermatozoides. Isso ajuda no planejamento de uma família.
Suplementos e vitaminas
Antioxidantes são úteis no tratamento da fertilidade. Vitaminas como C e E, coenzima Q10, carnitina, zinco e ácido fólico ajudam. Eles reduzem o dano oxidativo nos espermatozoides.
Estudos mostram que esses suplementos podem melhorar a fertilidade. Mas, em alguns casos, eles não são suficientes. Isso acontece quando a causa da infertilidade não é tratada.
Se o estresse oxidativo for alto, seu médico pode recomendar vitaminas. Elas são uma ajuda ao tratamento cirúrgico ou à embolização.
Alimentação e hábitos saudáveis
Comer bem é essencial para a fertilidade. Prefira frutas, verduras, peixes com ômega-3, grãos integrais e proteínas magras.
Controle seu peso e evite tabaco e álcool. Não exponha a região genital a calor excessivo. Faça exercícios moderados e proteja a área genital.
Quando pensar em reprodução assistida
Se os tratamentos não melhorarem a fertilidade, fale com especialistas. A inseminação artificial pode ajudar em casos leves a moderados.
Para problemas mais sérios, como azoospermia, a Fertilização in Vitro com ICSI é a melhor opção. Especialistas ajudam a decidir a melhor sequência de tratamentos.
Integração prática
Combine tratamentos médicos com mudanças no estilo de vida. Isso ajuda a tratar a infertilidade de forma completa. Suplementos também podem ser uma ajuda.
Prognóstico e chances de recuperação da fertilidade após tratamento
Após a correção da varicocele, muitos homens sentem melhoras. O prognóstico varia de pessoa para pessoa. O objetivo é melhorar a produção de espermatozoides e aumentar as chances de gravidez.
O tempo para melhorar o espermatograma varia. Em geral, a melhora inicial leva de 3 a 6 meses. E mais alterações podem aparecer entre 9 e 12 meses, devido ao ciclo de renovação dos espermatozoides.
Alguns fatores influenciam a recuperação. A idade do homem e da parceira é um deles. Varicoceles mais graves têm mais chances de melhora. Porém, o tempo de evolução da lesão diminui as chances de recuperação completa.
Presença de azoospermia prévia e dano molecular também são importantes. Esses fatores podem limitar a recuperação e mudar o prognóstico.
Você se pergunta se a infertilidade masculina tem cura? Sim, muitos casos melhoram ou até recuperam a fertilidade. Estudos mostram que a correção melhora os parâmetros seminais e aumenta as chances de gravidez, especialmente se feita cedo.
Quando a varicocele pode levar à infertilidade permanente? Lesões crônicas e atrofia testicular severa podem causar danos irreversíveis. Nesses casos, técnicas de reprodução assistida ou punção podem ser necessárias.
Para uma decisão clínica, avalie os fatores que influenciam a recuperação com um especialista. Um plano individualizado aumenta as chances de sucesso e diminui surpresas no acompanhamento.
Conclusão
A varicocele é uma causa comum de infertilidade masculina. Para tratar, é necessário fazer um diagnóstico correto. Isso inclui exames como o espermatograma e o ultrassom de Doppler.
O tratamento pode ser cirúrgico, como a varicocelectomia, ou não. É importante falar com um especialista em fertilidade masculina. Eles ajudam a decidir o melhor caminho a seguir, incluindo a necessidade de terapias adicionais.
Muitos homens conseguem melhorar a qualidade de seus espermatozoides e engravidar naturalmente. Se isso não acontecer, existem outras opções como a inseminação artificial e a fertilização in vitro. Mantenha contato com seu especialista e cuide bem de si mesmo. A fé é essencial nesse processo.
Disfunções Silenciosas: Muitas vezes, a infertilidade não afeta a performance sexual; entenda como saber se o homem tem problema para engravidar mesmo mantendo uma vida ativa e relações normais.
Fator Varicocele: A presença de veias dilatadas pode não causar dor ou impotência, mas é a maior causa de infertilidade masculina tratável, agindo silenciosamente na temperatura dos testículos.
Qualidade vs. Quantidade: Ter relações normais garante o transporte, mas não a qualidade; veja como suplementos antioxidantes podem ajudar a melhorar a saúde dos espermatozoides que sofrem com o estresse oxidativo.
Exames que Revelam a Verdade: Mesmo com libido normal, o espermatograma e o teste de fragmentação de DNA são os únicos que confirmam se a capacidade de fertilização está preservada.
FAQ – PERGUNTAS FREQUENTES
O que é varicocele e como ela se relaciona com a infertilidade masculina?
Varicocele é quando as veias do plexo pampiniforme ficam dilatadas. Isso acontece por causa de uma falha na valvula venosa. Isso leva a refluxo e estase sanguínea.Com isso, o sangue fica acumulado, aumentando a temperatura e a pressão nos testículos. Isso prejudica a microcirculação e altera o ambiente necessário para a produção de espermatozoides. Assim, pode reduzir o volume seminal, diminuir a contagem e aumentar a presença de espermatozoides anormais.
Qual a prevalência da varicocele na população e entre homens inférteis?
A varicocele afeta cerca de 15% da população masculina. Entre os homens com dificuldade para engravidar, ela é encontrada em até 40% dos casos. Isso representa aproximadamente 30% dos casos de infertilidade primária e até 80% em casos de infertilidade secundária
Como a dilatação venosa altera a temperatura e a pressão testicular?
O refluxo venoso e a estase aumentam a temperatura e a pressão nos testículos. Esse ambiente térmico e isquêmico prejudica a microcirculação e os processos celulares essenciais à produção de espermatozoides. A produção de espermatozoides requer uma temperatura ligeiramente inferior à do corpo.
Quais alterações no espermatograma geralmente estão associadas à varicocele?
A varicocele costuma associar-se a oligozoospermia (baixa contagem), astenozoospermia (baixa motilidade), teratozoospermia (formas anormais) e redução do volume seminal. Em casos avançados, pode levar à azoospermia não obstrutiva.
Como o estresse oxidativo e a fragmentação do DNA contribuem para a infertilidade na varicocele?
A varicocele aumenta a produção de espécies reativas de oxigênio no testículo. Isso danifica membranas celulares, mitocôndrias e o DNA espermático. Isso eleva a fragmentação do DNA dos espermatozoides, compromete a função mitocondrial e reduz a capacidade fertilizante, mesmo com contagem e motilidade moderadamente afetadas.
Há relação entre o grau da varicocele e a gravidade das alterações seminais?
Sim. Varicoceles clínicas de grau 2–3 tendem a se associar mais frequentemente a alterações detectáveis no espermatograma. Varicoceles subclínicas podem causar dano, mas o impacto varia; por isso a correlação com espermatograma e testes de fragmentação de DNA é importante.
Quais sintomas podem sugerir a presença de varicocele?
Muitos pacientes são assintomáticos. Quando presentes, os sintomas incluem dor escrotal que piora ao longo do dia ou com esforço, sensação de peso, desconforto ao ficar em pé e atrofia (redução do volume testicular).
Como a varicocele é classificada por grau?
A classificação clínica costuma ser: grau 1 — detectável apenas por manobra/palpação; grau 2 — palpável em posição em pé; grau 3 — visível a olho nu (aspecto de “saco de vermes”). Varicoceles são mais comuns no lado esquerdo por diferenças anatômicas venosas.
Devo investigar varicocele mesmo sem sintomas, se estou tentando engravidar?
Sim. A varicocele pode ser silenciosa e progressiva. Se há tentativa de conceber sem sucesso, é recomendada investigação com espermatograma e ultrassom de bolsa escrotal com Doppler e avaliação por especialista em fertilidade masculina.
Qual é o exame inicial obrigatório para avaliar fertilidade masculina?
O espermatograma é o exame inicial obrigatório. Ele avalia volume, concentração, motilidade, morfologia e presença de células redondas. Alterações orientam investigação de causas como varicocele.
Por que o ultrassom de bolsa escrotal com Doppler é considerado o padrão-ouro complementar?
O ultrassom com Doppler confirma a presença de varicocele, mede o calibre venoso e detecta refluxo. É essencial quando o exame físico é inconclusivo ou para caracterizar varicoceles subclínicas.
Quais exames complementares podem ser solicitados na investigação de infertilidade masculina?
Dosagens hormonais (FSH, LH, testosterona) para avaliar o eixo gonadal, teste de fragmentação de DNA espermático quando há suspeita de dano molecular, e em casos de azoospermia investigar obstrução, cariótipo e microdeleções do cromossomo Y quando indicado.
Quando é indicada a correção da varicocele (cirurgia ou embolização)?
A indicação inclui infertilidade comprovada com alterações no espermatograma, varicocele clinicamente significativa (grau 2–3), dor escrotal resistente ou atrofia testicular. Em varicocele subclínica com espermatograma normal, costuma-se optar pela vigilância.
Qual o objetivo do tratamento da varicocele?
Restaurar o ambiente testicular, reduzir estresse oxidativo, melhorar contagem, motilidade e morfologia espermática, aumentar a chance de gravidez natural e reduzir a necessidade de técnicas de reprodução assistida.
Qual o papel do especialista em fertilidade masculina na escolha do tratamento?
O urologista especializado em reprodução ou especialista em fertilidade masculina integra resultados do espermatograma, Doppler e exames complementares para indicar varicocelectomia microcirúrgica, embolização ou laparoscopia, além de orientar sobre vitaminas, suplementos e quando encaminhar para FIV/ICSI.
O que é varicocelectomia microcirúrgica e quais suas vantagens?
É uma técnica feita com microscópio para ligar veias pampiniformes preservando artérias e linfáticos. Tem melhores taxas de sucesso e menores recorrências e complicações que técnicas abertas; recuperação costuma ser de 10–15 dias para atividades leves.
Como funciona a embolização percutânea e quando é indicada?
É um procedimento radiológico minimamente invasivo em que um cateter é introduzido pela veia femoral ou jugular até a veia testicular, onde se colocam coils ou agentes esclerosantes para ocluir a veia. É menos invasiva, permite retorno mais rápido às atividades e pode ser opção quando disponível e indicada pelo especialista.
Em que situações a laparoscopia é utilizada no tratamento da varicocele?
A laparoscopia é opção em casos selecionados, como varicoceles bilaterais ou quando há necessidade de abordar outras condições abdominais simultaneamente. Requer internação curta e cuidados pós-operatórios semelhantes aos de outras abordagens.
Quanto tempo leva para ver melhora no espermatograma após correção da varicocele?
A maioria dos pacientes apresenta melhora dos parâmetros seminais dentro de 3 a 6 meses. Alterações mais significativas podem aparecer até 9–12 meses, em função do ciclo de renovação espermática.
Quais fatores influenciam a chance de recuperação da fertilidade após tratamento?
Idade do homem e da parceira, grau da varicocele (graus 2–3 têm maior probabilidade de ganho), tempo de evolução da varicocele, presença prévia de azoospermia e nível de dano molecular (fragmentação de DNA) influenciam a recuperação.
A varicocele pode causar infertilidade permanente?
Sim. Se a varicocele provocar dano testicular crônico e atrofia severa por longo período, a infertilidade pode ser irreversível. Por isso o diagnóstico precoce e a intervenção adequada são importantes.
Os suplementos e vitaminas para fertilidade masculina ajudam na varicocele?
Antioxidantes como vitamina C, vitamina E, coenzima Q10, carnitina, zinco e ácido fólico podem reduzir o estresse oxidativo e melhorar parâmetros seminais em alguns pacientes. No entanto, a suplementação isolada não substitui a correção cirúrgica quando a varicocele é a causa principal; pode ser útil como terapia adjuvante
Quais mudanças de estilo de vida podem ajudar a melhorar a fertilidade masculina?
Alimentação equilibrada, controle do peso, evitar tabagismo e consumo excessivo de álcool, reduzir exposição a calor local (saunas, banhos muito quentes), praticar exercícios moderados e prevenir traumas testiculares contribuem para melhor saúde reprodutiva.
Quando deve-se considerar técnicas de reprodução assistida como IA, FIV ou ICSI?
Se após tratamento da varicocele não houver melhora suficiente, ou quando as alterações seminais são moderadas a severas, pode-se indicar inseminação artificial (em casos leves a moderados) ou fertilização in vitro com ICSI (em alterações severas ou azoospermia). A decisão depende da avaliação pelo especialista em reprodução humana.
A varicocele tem cura?
Em muitos casos a varicocele é tratável e a correção pode restaurar parâmetros seminais e aumentar as chances de gravidez natural. A cura depende de fatores como grau, tempo de evolução e presença de dano testicular estabelecido; em casos avançados a infertilidade pode ser permanente.
Qual é a importância de procurar um especialista em fertilidade masculina?
Um especialista avalia exames de infertilidade masculina (espermatograma, ultrassom com Doppler, exames hormonais e de fragmentação de DNA), integra resultados e recomenda a melhor estratégia — vigilância, cirurgia, embolização, mudanças de estilo de vida, suplementos ou encaminhamento para reprodução assistida — considerando idade do casal e desejo reprodutivo.
Como combinar tratamento cirúrgico com suplementos e mudanças de estilo de vida?
A abordagem integrada costuma trazer melhores resultados. A correção da varicocele busca restaurar o ambiente testicular; suplementos antioxidantes podem reduzir estresse oxidativo enquanto o estilo de vida saudável melhora a saúde reprodutiva geral. Discuta com seu especialista em fertilidade masculina para plano individualizado.
O que devo fazer se suspeito de varicocele ou tenho dificuldade para engravidar?
Procure um especialista em fertilidade masculina ou urologista com experiência em reprodução, realize o exame de fertilidade masculina (espermatograma) e ultrassom de bolsa escrotal com Doppler. Esses exames permitirão definir se há varicocele, avaliar a gravidade do dano e orientar sobre tratamento, suplementos e necessidade de reprodução assistida. Mantenha fé no processo terapêutico durante a investigação e o tratamento.